Ep. 10 – Inchaço, obstipação e cansaço: o que o teu intestino te está a tentar dizer
Inchaço constante, intestino preso, falta de energia… e se isto não for “normal”? Neste episódio converso com a Rita Adão, farmacêutica com formação em nutrição funcional, sobre aquilo que muitas mulheres vivem no dia a dia, mas aprenderam a ignorar. Falamos sobre o que significa, na prática, ter o intestino inflamado, quais são os sinais mais comuns e porque é que estes sintomas não devem ser desvalorizados. Ao longo da conversa, abordamos a ligação entre intestino, energia e hormonas, e como o equilíbrio intestinal pode influenciar também o ciclo menstrual. Tudo isto com uma abordagem simples, prática e sustentável, focada em pequenas mudanças que podem ser aplicadas no dia a dia. Um episódio para quem quer compreender melhor o corpo, desinflamar de dentro para fora e começar a sentir mais leveza, mais energia e mais conexão consigo mesma!
Inchaço, obstipação e cansaço: o que o teu intestino te está a tentar dizer

Falamos muitas vezes de energia, hormonas, ciclo menstrual, mas raramente começamos pelo sítio certo: o intestino! E a verdade é que o intestino é muito mais do que um órgão digestivo. É um sistema central na regulação da inflamação, na absorção de nutrientes e até na modulação hormonal. Sabias que grande parte do sistema imunitário está localizado no intestino? Ou que existe uma comunicação direta entre o intestino e o cérebro, o chamado eixo intestino-cérebro, que pode influenciar o humor, a energia e o bem-estar geral? Quando o intestino não está em equilíbrio, o corpo tende a dar sinais. Inchaço, obstipação, digestão lenta ou desconforto abdominal são sintomas comuns, mas não devem ser considerados normais. Além disso, existe também uma ligação importante entre o intestino e o ciclo menstrual. Um intestino mais inflamado pode interferir com a metabolização das hormonas, nomeadamente dos estrogénios, contribuindo para sintomas como inchaço pré-menstrual, desconforto ou TPM mais intensa. Ainda assim, muitas mulheres normalizam estes sinais, sem perceber que pequenas alterações podem fazer uma diferença significativa. Cuidar do intestino não implica recorrer a extremos ou a estratégias complexas. Na maioria dos casos, passa por compreender o corpo, ajustar hábitos e criar consistência no dia a dia. Se queres aprofundar esta ligação entre intestino, inflamação, energia e ciclo menstrual, o último episódio do podcast “A Voz do Ciclo” traz uma conversa prática e baseada em evidência com a farmacêutica Rita Adão.
Ep. 9 – Perdas de urina ou dor nas relações: O que ninguém te explicou sobre o pavimento pélvico
Perdas de urina ao espirrar, dor nas relações sexuais ou sensação de peso nas pélvis… Muitas mulheres acreditam que isto é “normal”. Mas não é! O pavimento pélvico continua a ser uma das áreas mais negligenciadas da saúde feminina apesar de ter um impacto direto no nosso bem-estar, sexualidade e fertilidade. Neste episódio d’A Voz do Ciclo converso com a fisioterapeuta pélvica Raquel Oleiro sobre esta “estrutura invisível”, os sinais de alerta que não devemos ignorar e como cuidar do teu corpo de forma consciente. Se queres compreender melhor o teu corpo, prevenir problemas e cuidar da tua saúde de forma mais integrada, este episódio é para ti!
Ep. 8 – Endometriose na primeira pessoa
Neste episódio, a conversa é ainda mais especial! Trago-vos a minha irmã Sofia para partilhar, na primeira pessoa, a sua experiência com a endometriose. Uma conversa real, sem filtros, sobre dor, diagnóstico, impacto no dia-a-dia e tudo aquilo que muitas vezes não se vê mas que se sente. Porque falar sobre endometriose não é só falar de uma doença, é dar voz a tantas mulheres que vivem anos sem respostas!
Ep. 7 – Endometriose & Adenomiose: muito mais do que dores menstruais
A endometriose e a adenomiose afetam milhões de mulheres e, mesmo assim, continuam a ser frequentemente ignoradas, desvalorizadas e diagnosticadas tarde demais. Neste episódio converso com a naturopata Patrícia Vitorino sobre o que são estas condições, quais os principais sinais de alerta no ciclo menstrual, quando a dor deixa de ser normal, e o que é mito ou verdade quando falamos de fertilidade e endometriose. Falamos também sobre como abordagens integrativas e a naturopatia podem ajudar a reduzir sintomas, melhorar a qualidade de vida e apoiar o equilíbrio hormonal. Um episódio essencial para quem quer compreender melhor o corpo feminino e deixar de normalizar a dor menstrual.
Não, não é normal ter perdas de urina ou dor nas relações
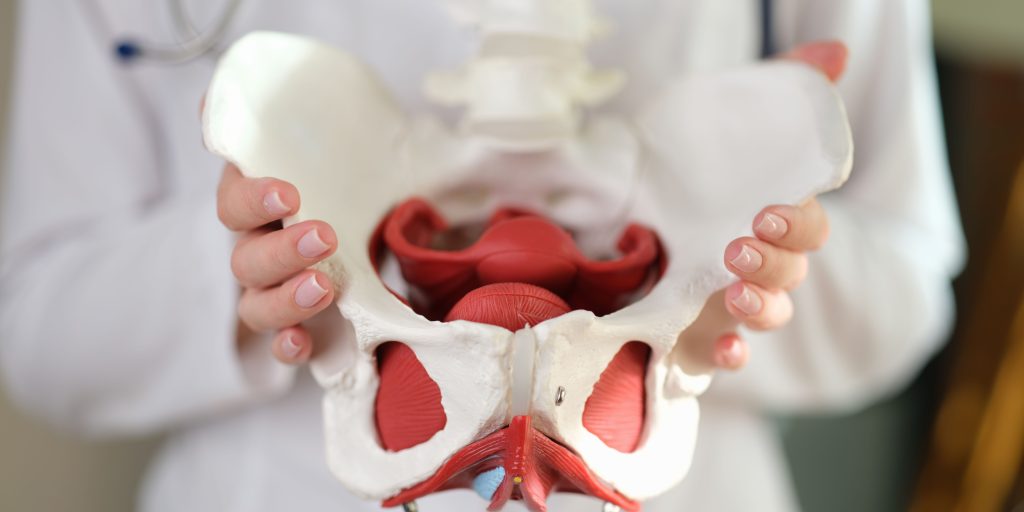
Perdas de urina ao espirrar, dor nas relações sexuais ou sensação de peso na entrada vaginal… Muitas mulheres acreditam que isto é “normal”. Mas não é. O pavimento pélvico continua a ser uma das áreas mais negligenciadas da saúde feminina apesar de ter um impacto direto no nosso bem-estar, sexualidade e fertilidade. Esta estrutura invisível é um conjunto de músculos que sustenta órgãos como o útero, a bexiga e o reto. E, tal como qualquer outro músculo, precisa de equilíbrio, não apenas de força, mas também capacidade de relaxar. O problema é que muitas mulheres só olham para ele quando surge um sintoma. Ou quando algo já não está bem. Mas a verdade é que cuidar do pavimento pélvico não é só “resolver problemas”, é prevenir, preparar e conhecer o corpo. Sinais como perdas de urina, dor nas relações sexuais, dificuldade na penetração, sensação de peso ou pressão não devem ser ignorados. E não, nem todas as mulheres precisam simplesmente de “fazer Kegels”. Em muitos casos, o problema não é falta de força, é excesso de tensão ou falta de consciência corporal. Além disso, pequenos hábitos do dia-a-dia, como a forma como vamos à casa de banho, como respiramos ou até como lidamos com o stress, podem estar a influenciar diretamente o estado do nosso pavimento pélvico. A boa notícia? É possível trabalhar esta área de forma consciente, com acompanhamento de uma fisioterapeuta pélvica. É exatamente sobre isto que falo no novo episódio do podcast com a fisioterapeuta pélvica Raquel Oleiro. Se queres compreender melhor o teu corpo e cuidar da tua saúde de forma mais completa, ouve o nono episódio d’A Voz do Ciclo.
Páscoa e Ciclo Menstrual: há mais ligação do que pensas

A Páscoa é, simbolicamente, um momento de renovação. Falamos de recomeços, de ciclos que se fecham e outros que se iniciam e, no fundo, isso tem uma ligação profunda com o corpo feminino. Tal como a natureza, também nós somos cíclicas. Mas, no meio das rotinas, das exigências e do ruído do dia a dia, muitas vezes afastamo-nos dessa conexão. Perdemos a capacidade de escutar o corpo, de reconhecer os seus sinais e de respeitar os seus ritmos. A literacia menstrual convida-nos exatamente a fazer o oposto: a parar, observar e compreender. Nesta altura da Páscoa, pode ser interessante trazer essa intenção para dentro. Em vez de apenas pensar em mudanças externas, olhar para dentro e perguntar: – Como está a minha energia? – Como está o meu ciclo? – O que é que o meu corpo me tem tentado dizer? Cuidar da saúde feminina não começa com grandes decisões, começa com pequenas escutas diárias. Tal como a Páscoa representa renascimento, também cada ciclo é uma oportunidade de recomeço. De fazer diferente. De cuidar melhor. Porque quando aprendemos a respeitar os nossos ritmos, deixamos de viver em esforço constante e começamos a viver com mais consciência, equilíbrio e presença. Se sentes que queres aprofundar esta relação com o teu corpo, podes explorar no meu site o programa Fertilidade Consciente, onde te ensino a ler o teu ciclo. E se quiseres começar de forma mais leve, explora aqui o blog para encontrares mais conteúdos sobre saúde feminina e literacia menstrual. Talvez esta seja a verdadeira renovação.
Endometriose: muito mais do que dores menstruais

A endometriose é tradicionalmente descrita como uma patologia ginecológica caracterizada pela presença de tecido semelhante ao endométrio fora da cavidade uterina, frequentemente associada a dores menstruais intensas, dor pélvica e dificuldade em engravidar. Contudo, a ciência tem vindo a mostrar que esta definição é redutora. A endometriose deve ser vista como uma doença inflamatória sistémica multifatorial, com impacto em vários sistemas fisiológicos. Estudos demonstram maior prevalência de ansiedade e depressão em mulheres com endometriose quando comparadas com a população geral. Durante muito tempo acreditou-se que isto acontecia apenas devido à dor crónica ou aos longos atrasos no diagnóstico. Hoje sabemos que pode existir mais do que isso. Estudos mostram alterações neurológicas em áreas do cérebro responsáveis pelo processamento da dor e das emoções, sugerindo que a própria doença pode influenciar o sistema nervoso. Isto ajuda a explicar porque tantas mulheres descrevem não só dor física, mas também exaustão emocional. Cada vez mais investigadores defendem que a endometriose deve ser entendida como uma condição inflamatória crónica. As lesões libertam substâncias inflamatórias que podem afetar diferentes tecidos do corpo, não apenas a região pélvica. Este ambiente inflamatório está associado a sintomas variados como fadiga, alterações digestivas, dor generalizada e até maior risco cardiovascular. Ou seja, não é apenas “tecido fora do lugar”. É um processo biológico ativo. Um dos mecanismos centrais da endometriose é a resistência à progesterona. Dado o papel anti-inflamatório desta hormona, a sua ação reduzida permite atividade estrogénica não regulada. Adicionalmente, as próprias lesões apresentam capacidade de produção local de estrogénio, perpetuando um ciclo autossustentado de inflamação e sobrevivência celular. Este mecanismo ajuda a compreender a variabilidade de resposta às terapêuticas hormonais, incluindo contraceção hormonal, que pode reduzir sintomas sem necessariamente modificar a progressão da doença. A crescente associação entre endometriose e alterações cardiovasculares, neurológicas, metabólicas e imunológicas reforça o seu enquadramento como doença sistémica. O reconhecimento desta complexidade é fundamental para promover: diagnóstico mais precoce, abordagens terapêuticas multidisciplinares e desenvolvimento de estratégias não exclusivamente hormonais. A evolução do conhecimento científico aponta, assim, para uma mudança de paradigma: a endometriose não deve ser entendida apenas como uma patologia reprodutiva, mas como uma condição inflamatória crónica de impacto global na saúde da mulher. Se queres aprofundar este tema, partilho mais sobre endometriose no último episódio do podcast, já disponível.
As primeiras menstruações importam

A puberdade e a primeira menstruação (a menarca) são fases marcantes na vida de uma menina. Mas muitas vezes chegam envoltas em silêncio, medo ou confusão. Falar sobre o corpo com clareza não é apenas útil, é uma forma de empoderar, desmistificar e reduzir ansiedade. A puberdade é um processo hormonal que se inicia muito antes da primeira menstruação. O cérebro, ovários e hormonas começam a comunicar anos antes da primeira menstruação. Crescimento das mamas, alterações no odor corporal, aparecimento de corrimento fisiológico e mudanças emocionais são sinais normais deste processo. A menstruação é apenas uma manifestação visível de um ciclo que já estava em andamento. Explicar o processo de forma simples (sem mistério ou tabu) diminui medo e prepara a menina para o que vem a seguir. Antes da primeira menstruação, é essencial que uma menina saiba: Como usar pensos higiénicos ou outros produtos menstruais Que a primeira menstruação pode ser leve, intensa ou irregular Que desconforto pode acontecer, mas dor incapacitante não é “normal” Que perguntar e procurar apoio é sempre aceitável A puberdade não é apenas física, é emocional. Validar sentimentos, permitir perguntas e usar linguagem acessível e sem estigma faz toda a diferença. No último episódio do podcast d’A Voz do Ciclo falámos exatamente sobre este tema: como preparar, o que explicar e porque estas conversas mudam a relação com o corpo para sempre. Porque quando explicamos o corpo com clareza, deixamos de criar gerações que dizem: “ninguém me falou disto”.
Ep. 6 – As Primeiras Menstruações importam: criar bases para uma vida cíclica saudável
A puberdade começa muito antes da primeira menstruação (menarca). Neste episódio falamos sobre o que realmente acontece no corpo antes da menarca, quais são os primeiros sinais que muitas vezes passam despercebidos e como preparar uma menina para viver esta fase com segurança, e não com medo. Conversamos sobre mudanças físicas e emocionais, mitos que ainda persistem, o papel dos adultos nesta fase e o que precisa de ser dito antes da primeira menstruação acontecer. Porque a forma como vivemos a menarca pode influenciar a relação com o corpo durante anos. Se és mãe, educadora ou simplesmente queres compreender melhor esta fase da vida feminina, este episódio é para ti.
